泌尿器科
箕面市立病院HOME > 診療体制のご案内 > 泌尿器科
- 科の紹介
- 検査・治療案内・診療実績
- 外来診療一覧・休診/代診表
- 医師紹介
- 前立腺がんについて
- ダビンチ手術について
-
科の紹介
概要
尿路結石は外来でも随時、体外衝撃波による破砕手術を行っています。
前立腺がんに関し、PSA(前立腺特異抗原)は即日検査可能です。前立腺生検は、1泊2日の入院で随時行っています。
前立腺がんについて詳しくはこちらをご覧ください。特色・方針・目標
特色・方針
当院では内視鏡手術支援ロボット・ダビンチを用いた前立腺がん、腎細胞がんの治療を行っています。
ベストドクタースに選ばれました
泌尿器科 高田医師がベストドクターズ社のBest Doctors in JapanTM2024-2025に選出されました。
ベストドクターズは、医師同士による相互評価で選出されます。ベストドクターズ社(本社:米国マサチューセッツ州ボストン、1989年創業)が医師に対し、「もしご自身またはご家族がご自身の専門分野の病気にかかった場合、自分以外の誰の手に治療を委ねますか?」という調査を行い、一定以上の評価を得た医師がBest Doctors in JapanTMとして選出されます。2024年6月現在、日本では約7,100名の医師がベストドクターズに認定されています。
-
検査・治療案内
泌尿器科で実施している(いない)検査・治療をご紹介しています。
■実施している検査・治療
- 【検査】
-
- 各種X線検査・MRI・シンチグラム及び超音波検査
- 泌尿器科学的内視鏡検査(膀胱尿道鏡・尿管鏡・腎盂鏡)
- ウロダイナミクス検査(膀胱・尿道内圧測定、尿道外括約筋筋電図、尿流量測定)
- 前立腺針生検
- 【治療】
-
- 泌尿器科関連臓器(泌尿生殖器、後腹膜及び骨盤腔)の疾患に対する治療
- 内視鏡手術支援ロボット・ダビンチを用いた前立腺がんの治療(詳しくは前立腺がんについてをご覧ください)
- 副腎疾患に対する外科的治療
- 副甲状腺(上皮小体)に対する外科的治療
- 体外衝撃波尿路結石破砕術(ストルツ社製SLX-MXを使用)
- ED(勃起不全)に対する薬物療法
- 検診などにより急増している前立腺がんの疑われる症例に対し、随時の短期入院にて超音波ガイド下の針生検を行い、確定診断を行っています。
- 高齢者の浸潤性膀胱がんに対しては、積極的に膀胱温存療法を行っています。
- 出血が予想される手術には、自己血輸血を準備しています。
■実施していない検査・治療
- 【検査】
-
- ED(勃起不全)に関する機能的検査(ただし、必要に応じて適切な施設への紹介は可能)
- 【治療】
-
- 放射線治療(必要な場合は近隣の放射線治療施設などに依頼しています)
- 腎不全患者に対する血液透析
- 腎臓移植術
泌尿器科手術件数
令和6年度
部位 術式 K-コード 件数 副腎 腹腔鏡下副腎摘出術 K754-2 2件 腹腔鏡下副腎悪性腫瘍手術 K756-2 2件 腎・腎盂 経皮的尿管拡張術 K766 1件 ロボット支援腎部分切除術 (腎癌) K773-51 5件 ロボット支援腎尿管全摘除術(腎盂尿管癌) K773-6 10件 ロボット支援腎盂形成術 K778-2 1件 経皮的尿路結石除去術 K764 4件 尿管 経尿道的尿路結石除去術 K7811,K7812 75件 経尿道的尿管狭窄拡張術 K783 2件 経尿道的腎盂尿管腫瘍摘出術 K785 2件 尿管皮膚瘻造設術 K790 2件 膀胱 経尿道的膀胱結石・異物摘出術 K7981 10件 膀胱全摘術(膀胱癌) K8032,K8033,K8034,K8035 1件 ロボット支援腹腔鏡下膀胱悪性腫瘍手術 (膀胱癌 膀胱全摘) K803-21,K803-22 2件 経尿道的膀胱悪性腫瘍手術(膀胱癌) K8036イ 41件 尿道 外尿道腫瘍切除術 K816 2件 尿道悪性腫瘍摘出術 K8172 2件 陰嚢・精巣 精管切断、切除術 K829 1件 精巣摘出術 K830 11件 精巣上体摘出術 K832 3件 高位精巣摘除術 (精巣悪性腫瘍) K833 1件 陰嚢水腫根治術 K8351,K8352 4件 停留精巣固定術 K836 1件 精索捻転手術 K8382 1件 前立腺 経尿道的前立腺手術 K8411 5件 経尿道的レーザー前立腺切除・蒸散術(ホルミウムレーザー等使用) K841-21 22件 経尿道的前立腺水蒸気治療 K841-7 3件 ロボット支援前立腺全摘術(前立腺癌) K843-4 53件 その他 56件 合計 325件 ESWL室 体外衝撃波腎・尿管結石破砕術 K768 2件 ※体外衝撃波腎、尿管結石破砕術には一連のため診療報酬算定されないものを5件含んでいます。
※K-コードは医科点数表で定められた手術のコードで、このコードに基づいて保険請求が行われます。
※同時手術を含んでいます。
手術室・ESWL室で実施された手術について示しています。さらに詳しい統計、過去の統計については診療実績をご覧ください。
-
医師紹介
髙田 剛(たかだ つよし)

-
- 役職:医務局長、主任部長
- 専門分野:尿路性器腫瘍、泌尿器腹腔鏡手術
- 卒業年月:平成3年
- 所属学会・資格など:日本泌尿器科学会認定専門医・指導医
日本がん治療認定医機構がん治療認定医/暫定教育医
日本泌尿器内視鏡ロボティクス学会泌尿器腹腔鏡技術認定医・代議員
日本内視鏡外科学会泌尿器腹腔鏡技術認定医
ダビンチサージカルシステム認定医
泌尿器ロボット支援手術プロクター認定医(前立腺膀胱領域腎副腎領域)
日本泌尿器科学会
日本癌治療学会
日本ロボット外科学会
日本泌尿器腫瘍学会
日本老年泌尿器科学会
日本排尿機能学会
腎移植・血管外科研究会
日本臨床泌尿器科医会
菅尾 英木(すがお ひでき)

-
- 役職:特任部長
- 専門分野:尿路性器腫瘍
- 卒業年月:昭和53年
- 所属学会・資格など:大阪大学学位:医学博士
日本泌尿器科学会認定専門医・指導医
ダビンチサージカルシステム認定医
元大阪大学医学部臨床教授
植村 俊彦(うえむら としひろ)

-
- 役職:医員
- 専門分野:泌尿器科一般
- 卒業年月:平成24年
- 所属学会・資格など:日本泌尿器科学会認定専門医・指導医
日本がん治療認定医機構 がん治療認定医
日本泌尿器内視鏡ロボティクス学会 泌尿器腹腔鏡技術認定医
日本内視鏡外科学会 泌尿器腹腔鏡技術認定医
ダビンチサージカルシステム認定医
日本泌尿器科学会
日本癌学会
日本癌治療学会
日本排尿機能学会
腎移植・血管外科研究会
泌尿器科分子・細胞研究会
日本透析医学会
本多 開等(ほんだ はると)

-
- 役職:医員
- 卒業年月:令和2年
- 所属学会・資格など:日本泌尿器科学会
日本泌尿器内視鏡ロボティクス学会
日本泌尿器腫瘍学会
日本癌治療学会
日本排尿機能学会
腎移植・血管外科研究会
日本臨床泌尿器科医会
ダビンチサージカルシステム認定医
木村 輝(きむら ひかる)

-
- 役職:レジデント
- 卒業年月:令和5年
- 所属学会・資格など:日本泌尿器科学会
日本泌尿器腫瘍学会
-
前立腺がんについて
【前立腺がん】日ごろ患者さまからよく質問される内容を一問一答形式でお知らせします。
- 1.前立腺がんって何?前立腺がんってどれぐらい多いの?
-
【前立腺がんとは】
前立腺は膀胱と尿道の間にあり、正常では栗の実大で重量は20gほどです。診察は直腸診を行います。肛門より人差し指を挿入すると、指を奥まで入れた状態で前立腺を触れます。触診での固さ、大きさ、痛みの有無などをもとに、前立腺の状態、病気を診断することが出来ます。前立腺の働きは精液の一部を作ることです。この精液が精子と一緒になって射精されることにより、前立腺液が精子を外敵から守りつつ、卵子との融合を導く働きをしているようです。
前立腺がんは、泌尿器科領域では最も多い悪性疾患で、近年特に著しく増加しています。最近ではPSA({prostate specific antigen=前立腺特異抗原}の頭文字、ピーエスエーと読む)という優れた腫瘍マーカーの普及もあり、前立腺がんはより早期に発見される様になってきています。早期前立腺がんの場合、治療によってがんが治癒することも期待でき、根治療法として手術療法や放射線療法が行われます。日本における前立腺がんは近年激増しています。生活環境や食生活(特に脂肪の摂取量)の欧米化のより日本人の前立腺がんは年々増加し、2009年には43,000人が罹患しており、特に65歳以上の男性では罹患率のトップになっています。また2020年には80,000人の罹患が予測されています。 - 2.前立腺がんはどうやって診断するの?
-
【前立腺がんの診断までの流れ】
前立腺がんを早く見つけるには、何と言ってもPSAの測定が重要です。最近では自治体による住民検診、職場検診、人間ドックなどにおける検査項目にオプションとしてPSAも組み入れて測定することが多くなってきました。
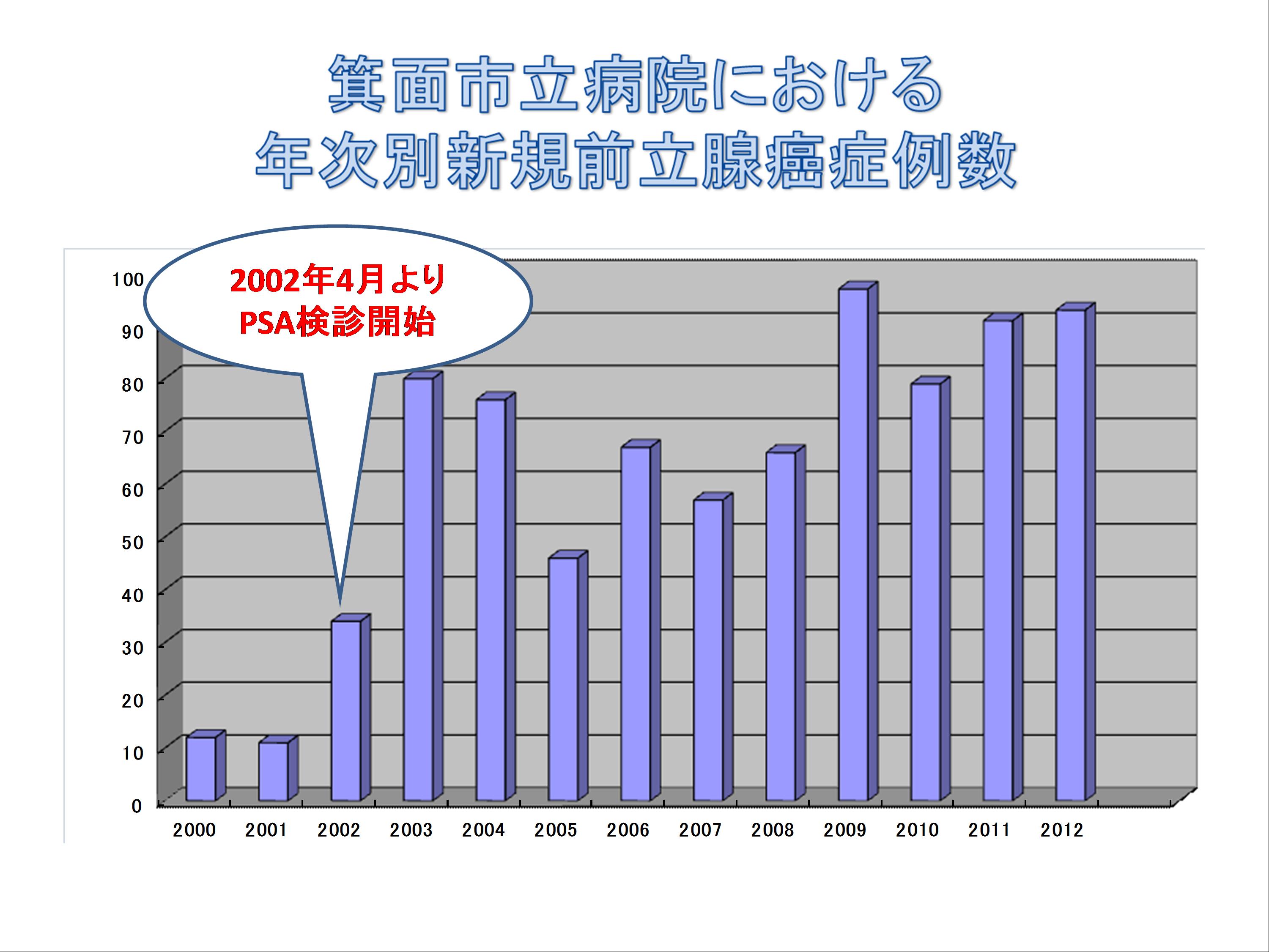
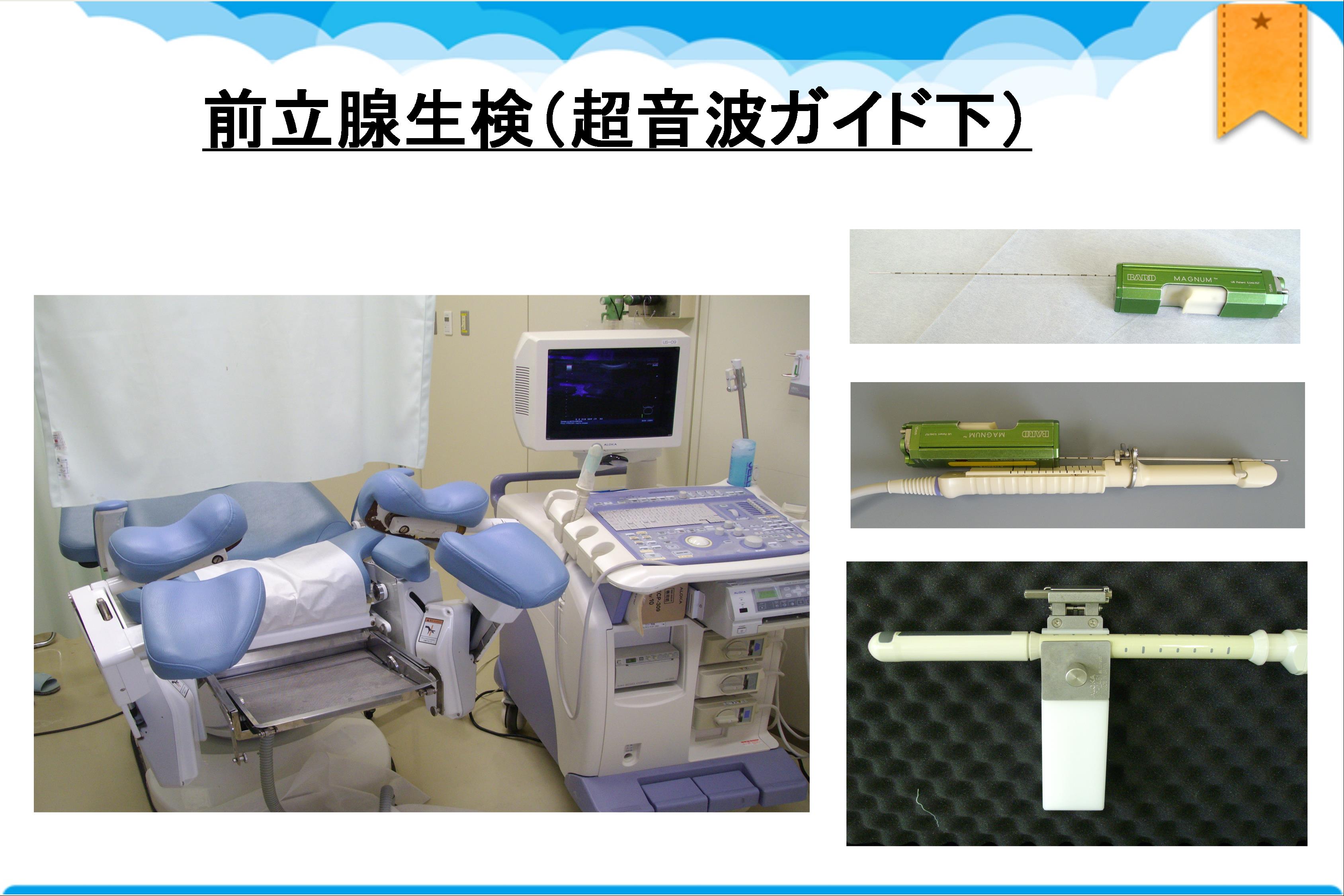
箕面市では2000年より55歳以上の男性の方に対して3年毎に1回75歳まで前立腺がんPSA検診が無料で実施されています。市民検診開始後、当科での新規前立腺がん患者数は著しく増えました。PSAは4.0 ng/mlを基準値とし、これを上回る場合をがんの疑いありとして精密検査(前立腺生検)をおこなうのが一般的です。これは肛門から超音波の道具を挿入して前立腺を直接観察しながら、細い針を前立腺に直接刺して糸状の組織を採取してくるものです。当科では1泊2日入院で検査を行っています。
- 3.前立腺がんと診断されたら
-
【どうやって治療法を決定するの?】
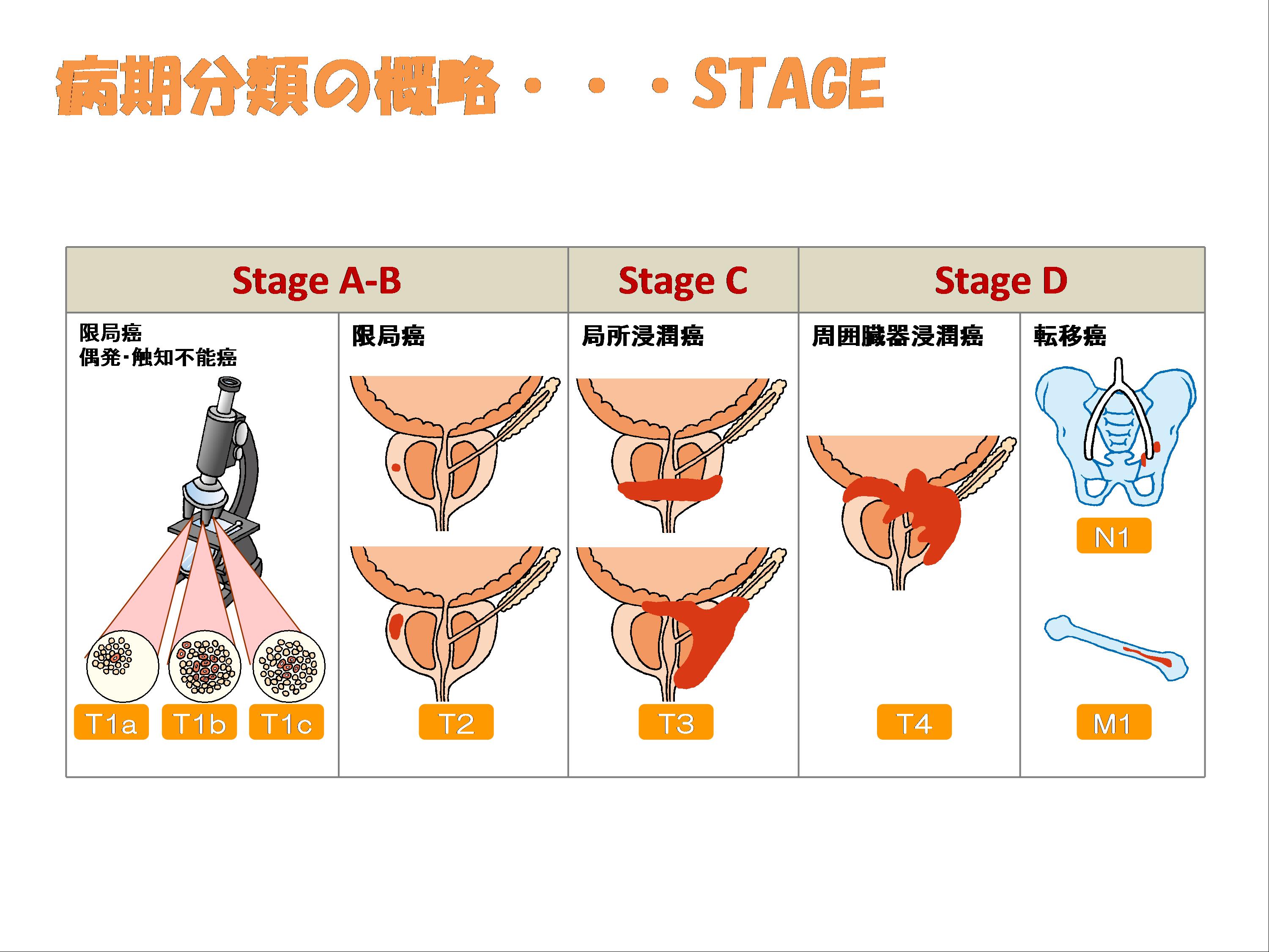
前立腺がんが確定したら病期分類(前立腺がんのの広がり)を決定します。病期A,B(T1~T2N0M0)を局所限局がん(早期がん)、病期C(T3N0M0)を局所浸潤がん、遠隔転移のある病期D(N1やM1)を進行がんと呼びます。これらの病期と前立腺がんの悪性度(Gleason score)に加えて、患者自身の年齢、希望、合併症の有無等を総合的に考えて治療方針を決定することになります。
大まかな予後は、前立腺がんが前立腺内に限局している場合(Stage A、B)は5年生存率70~90%、前立腺周囲に拡がっている場合(Stage C)は50~70%、リンパ節転移がある場合(Stage D1)は30~50%、骨などに遠隔転移がある場合(Stage D2)は20~30%とされています。当科においては2000年から2013年までの13年間に新規に発見された前立がんの患者様は818例おられ、その5年生存率・10年生存率は、Stage Aで100%・100%、Stage Bで98.8%・97.4%、Stage Cで90.7%・38.5%、Stage Dで60.8%・39.0%でした。他の施設に引けをとらない成績です。
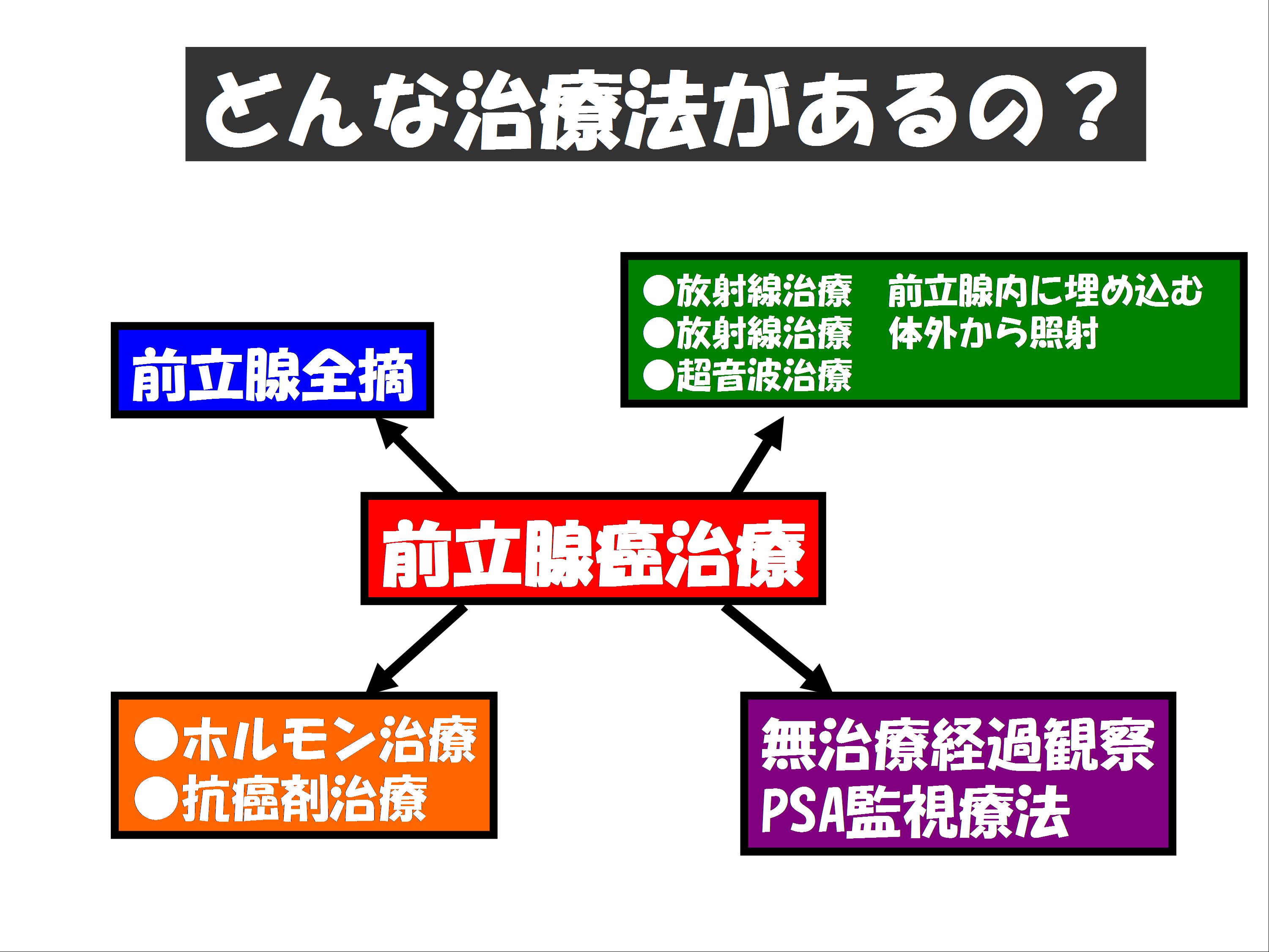
- 4.早期前立腺がんにはどんな治療があるの?
-
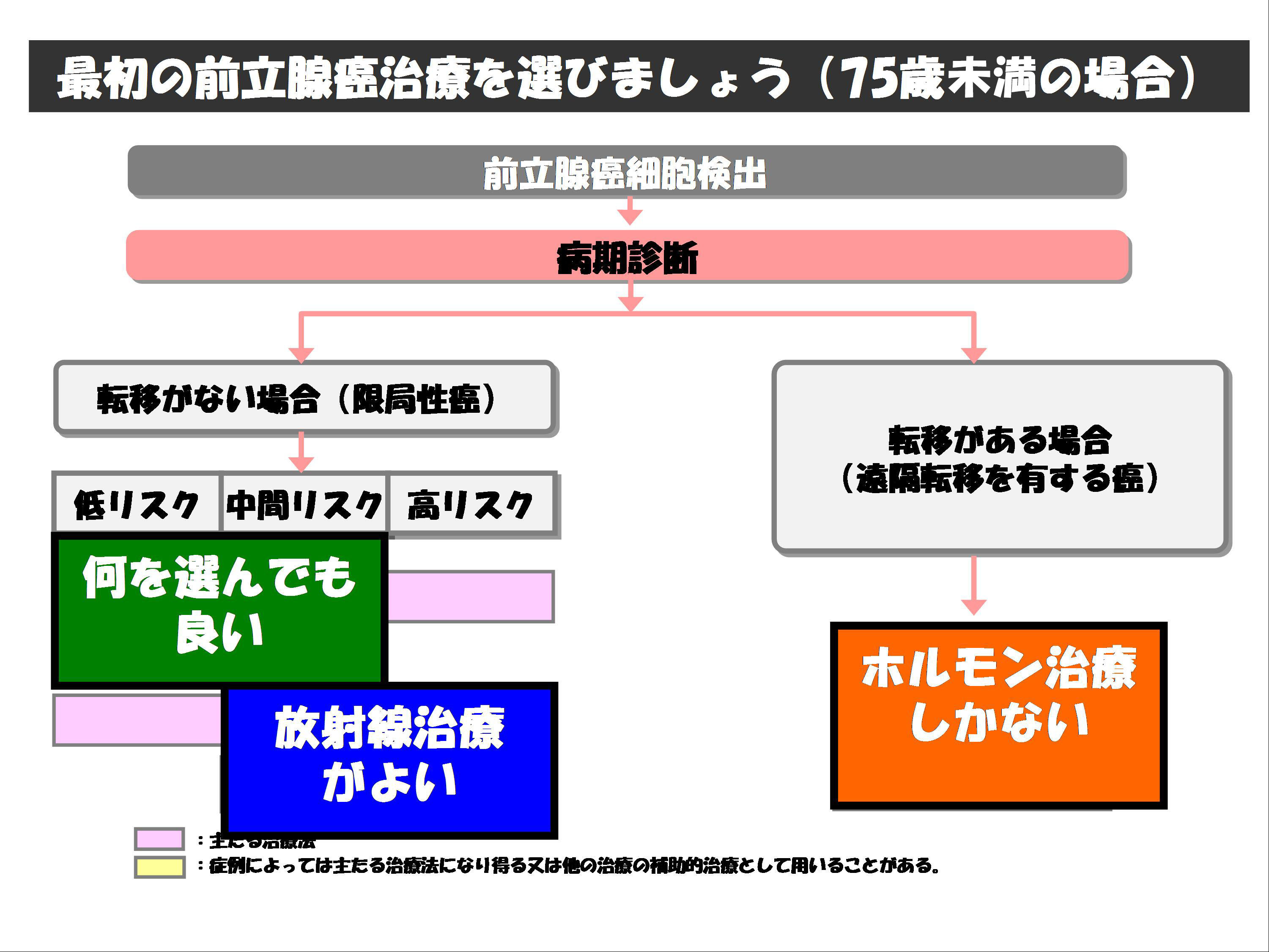
病期AおよびB(T1-2)では、手術療法、放射線療法または無治療経過観察(PSA監視療法)を進めています。
【手術療法】
手術は前立腺を全て摘出して膀胱と尿道を吻合します。手術には開腹手術・腹腔鏡下前立腺全摘術・手術支援ロボット da Vinci(ダビンチ)を用いたロボット支援前立腺全摘除術がありますが、当院では平成27年4月よりダビンチを導入しロボット支援前立腺全摘除術を主体に行っています。3D画像の腹腔鏡を使った拡大視野手術と570°回転可能なロボット鉗子を用いた確実な手術手技により術後の尿失禁が少ないことや、手術中の気腹から出血量が少ないことが特徴です。同時に厚生労働省の施設認定も取得しました。
今後当科での前立腺全摘の主流はロボット支援前立腺全摘除術(ロボット支援手術)となります。放射線療法も極めて有効で、早期がんの場合、がんの根治に関しては手術療法と成績はほぼ互角とされています。放射線療法は前立腺に放射線を照射してがん細胞を死滅させる治療法で「外照射法」と「組織内照射法」の2つの方法があります。手術に比べて身体的な負担が少ない、手術が難しい高齢の患者さんでも治療が可能、痛みなどの症状緩和を目的に行うこともあるなどの特徴があります。当院では放射線治療設備がないため治療可能な病院へ御紹介しています。
放射線治療の一つに粒子線治療があります。体の表面から約15cmのところ、すなわちがん病巣の位置で最も集中させることができるという粒子線の特徴を生かした治療で、重粒子線と陽子線に分かれます。いずれもピンポイントでがんを倒す方法であるため、やはり初期の前立腺がんに有効と言えます。当科からの紹介も可能ですが、高度先進医療として認可されていることから高額な治療となっています。
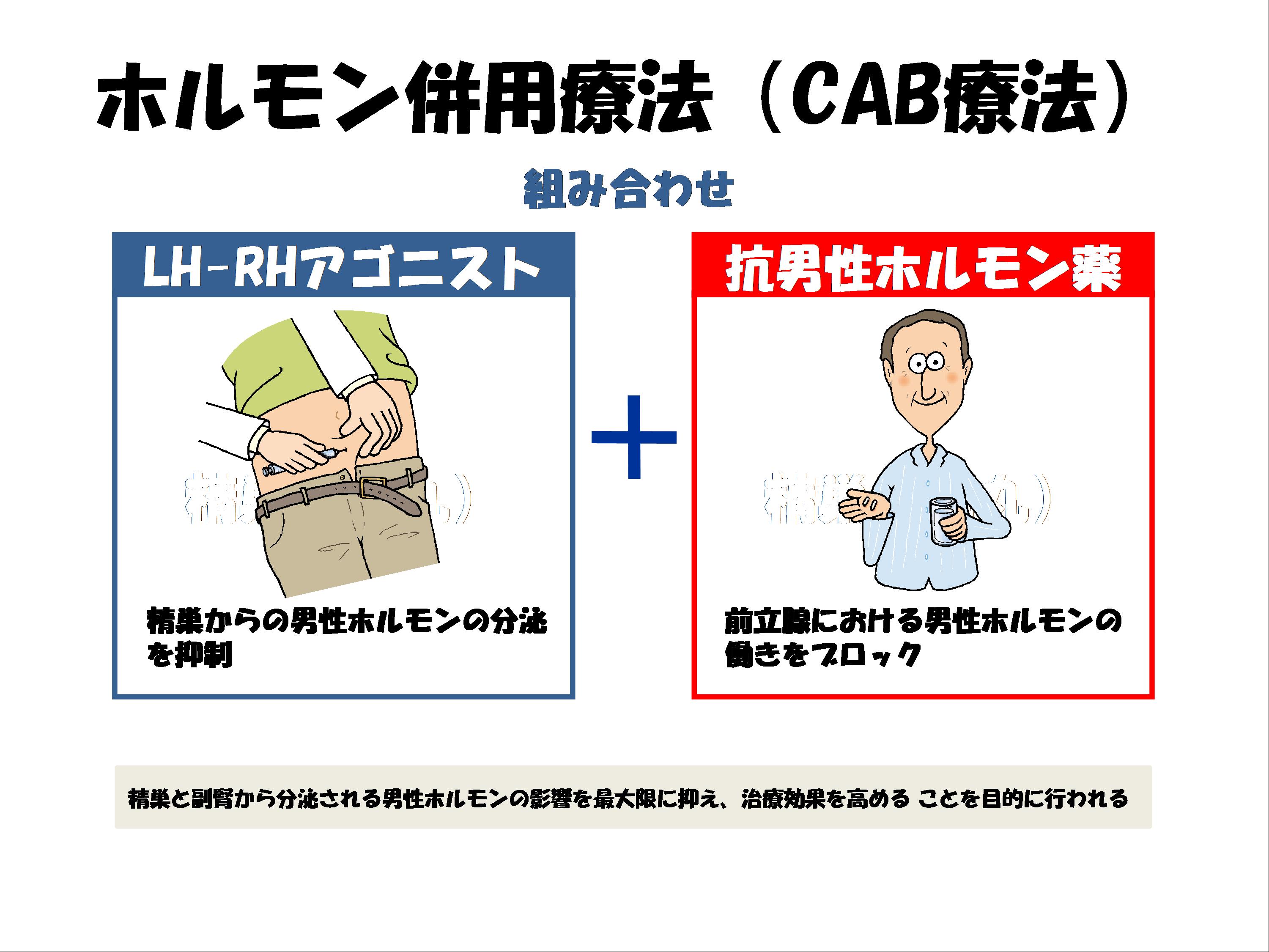
ホルモン治療は主に高齢の早期前立腺がんの方や、発見時にすでに転移があった進行がんの方への第一選択として実施しています。前立腺がんは当初男性ホルモンを栄養源にして増殖するので、これを薬によって抑制する方法です。強力なホルモン治療にはLH-RHアゴニストあるいはアンタゴニストと抗男性ホルモン薬を組み合わせたCAB(Combined Androgen Blockade)療法があります。手術によって陰嚢の中身(精巣のみ)だけを摘除する方法もあります。
PSA、生検所見などからきわめて微少ながんが予想される場合は、無治療経過観察も重要な治療選択肢です。無治療経過観察を選択した場合は、安全を確保するために定期的なPSA検査や生検などによる病状のチェックが必要になります。
- 5.どうやって治療法を決めるの?
-
病期と前立腺がんの悪性度(Gleason score)に加えて、患者自身の年齢、希望、合併症の有無等を総合的に考えて治療方針を決定することになります。一般的には平均期待余命が10年である75歳を境に治療法の選択が行われます。
- 6.どの治療法が一番いいの?
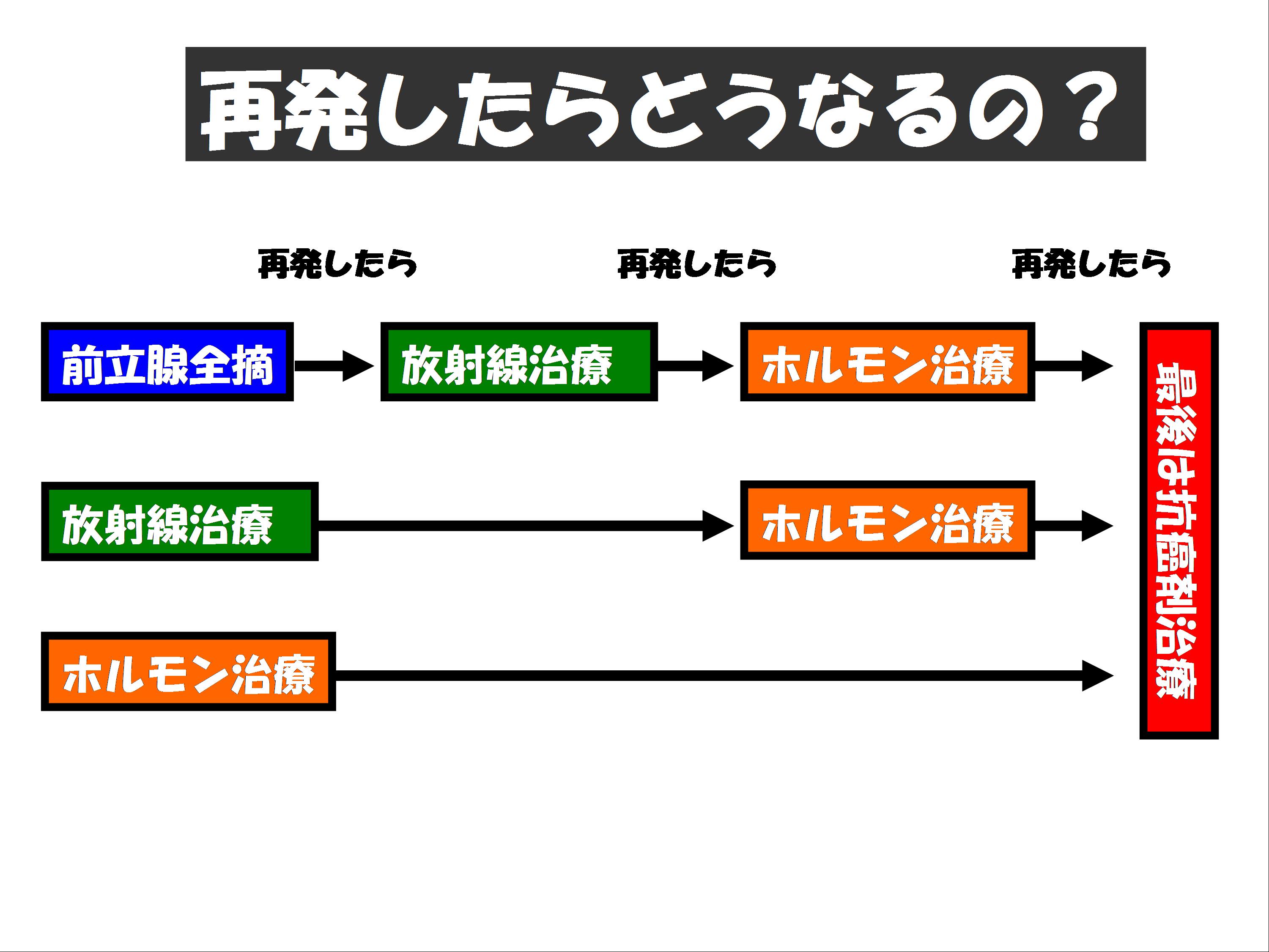
- 7.初めの治療の後、再発したらどうするの?最初から転移があってホルモン治療が効かなくなったらどうなるの?
-
このような状況では、現在の日本ではがんの根治ではなく、進行を遅らせる目的で抗がん剤治療の適応となります。ドセタキセル(商品名タキソテール)が第一選択抗がん剤となります。ドセタキセル70mg/㎡を3週間に1回点滴投与します。元気な方は外来化学療法も可能です。高齢の方には副作用の少ない分割投与(ドセタキセル25mg/㎡を毎週投与治療)も可能です。この治療により約40-50%の患者様でPSAが半分以下になると予想されます。アメリカの臨床試験では3ヶ月の延命効果が証明されています。
さらに現在ではホルモン治療が効かなくなった患者様に対して多くの新薬が日本国内でも認可されました。エンザルタミド(商品名イクスタンジ)・アビラテロン(商品名ザイティガ)・カバジタキセル(商品名ジェブタナ)がそれにあたります。
- 最後に
- 前立腺がんを倒すには、やはり早期発見です。前立腺がんはPSAの採血という簡便な手段でがんを発見することができ、がんが進行する前に治療することによって前立腺がん死亡率を確実に減少させることができます。50歳以上の方は是非毎年PSAチェックを受けて下さい。そして前立腺がんが見つかった場合、十分に納得できる治療を受けることが大切です。
-
ダビンチ手術について
当院では内視鏡手術支援ロボット・ダビンチを用いた前立腺がん、腎細胞がんの治療を行っています。
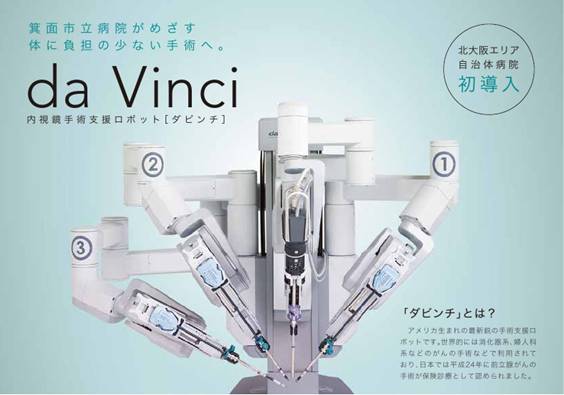
2012年4月より、ロボット支援前立腺全摘除術が保険適用になりました。2015年4月当院では手術支援ロボットda Vinci(ダビンチ)を導入し、2015年5月からロボット支援前立腺全摘除術(Robot-Assisted Radical Prostatectomy = RARP)を開始しました。
近年患者さまの肉体的、精神的負担の軽減につながる医療の低侵襲化が各科領域で進んでいます。泌尿器科領域の疾患に対する手術手技においても、術後のより早い回復や疼痛の軽減、入院期間の短縮などに結びつく手術の低侵襲化が推奨され、さまざまな術式が普及しています。
手術支援ロボットダビンチは2000年米国で導入されて以後、その低侵襲性から症例数は急増し、海外では婦人科・泌尿器科・消化器外科などの幅広い疾患に対して行われています。国内では2009年に導入され2015年4月現在、臨床用ロボットとしては全国で181台(米国に次いで世界第2位の保有台数)・大阪府内で17台となっています。当院のダビンチ導入は北大阪エリア自治体病院としては初めてになります。
なお国内でのロボット支援手術の保険適応が得られている疾患は、前立腺がんに対するロボット支援前立腺全摘除術、腎細胞がんに対する腎部分切除術のみです(平成28年4月現在)。ロボット支援手術とは
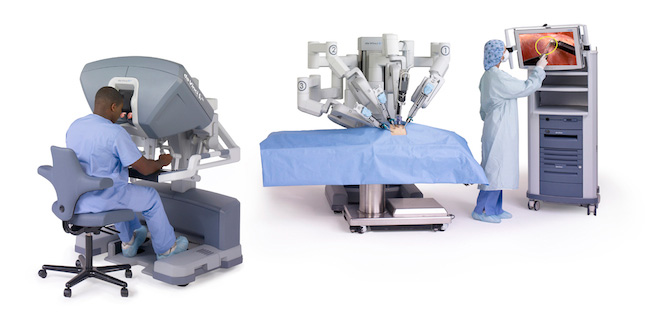
もちろんロボット支援手術といってもロボットが独自に手術を行うわけではありません。医師がロボット操作用の台であるコンソールから、3次元立体画像を見ながら手術用の鉗子類を装着したロボットアームを操作して手術を行います。(図1)
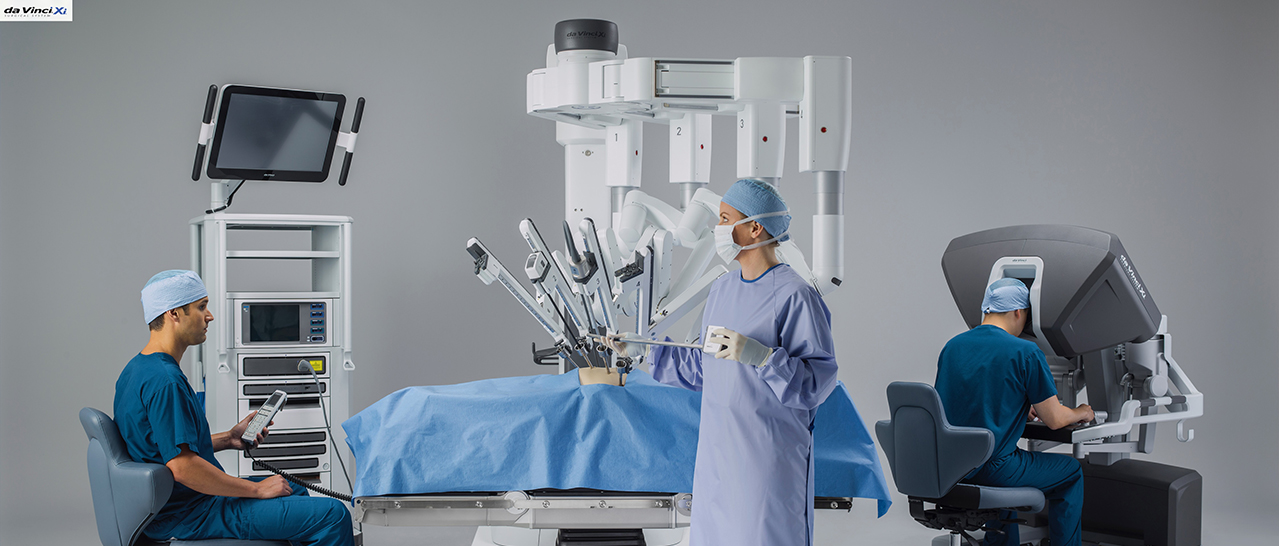
腹部に小さな穴を開け、炭酸ガスでお腹を膨らませた上で内視鏡や鉗子類を入れて手術を行います。
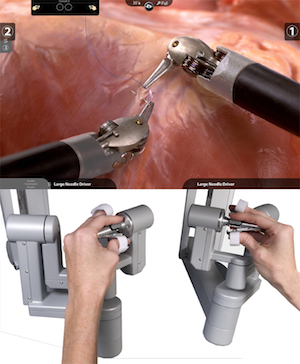
当院が導入した最新型のda Vinci SXi system(ダビンチSXiシステム)はその4世代目のバージョンにあたり、高倍率の拡大立体視野がハイビジョンで得られ、内視鏡カメラやロボットアームに装着された鉗子類は術者のコントロール下に置かれます。この7つの関節を有する鉗子は、関節の540度回転など人間の手をはるかに超えた動きが可能で、手先の震えが伝わらない手振れ補正機能があり、安全で精密な手術が可能となります(図2)。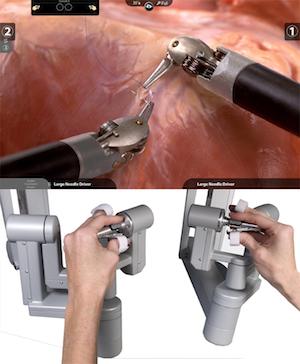
図2 鉗子類は術者の指示を忠実に再現
また、本Siシステムからシミュレーションシステムが搭載されました。実際の手術手技を模したトレーニングが可能で、医療技術の向上にも大きく貢献します。(図3)
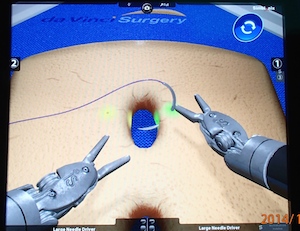
図3 実際に手術を行っている感覚でトレーニングができるシミュレーションシステム
ロボット支援手術のメリット

ロボット支援前立腺全摘除術(RARP)
局所限局性前立腺がんに対する治療ですが、基本的に75歳未満で局所限局性前立腺がん(リンパ節転移や遠隔転移を認めないもの)と判断された場合は、全身状態を検討した上で、前立腺全摘除術や放射線照射といった根治性を目指した治療法が選択されます。
前立腺全摘除術式にはこれまで開腹前立腺全摘除術・腹腔鏡下前立腺全摘除術が行われてきました。ロボット支援前立腺全摘除術はこれらの術式の問題点を解決する新たな術式として開発されました。2009年時点で米国では前立腺全摘除術のおよそ85%以上がロボット支援手術で行われています。
ロボット支援前立腺全摘除術で手術を行うと次のようなメリットがあります。- 術中の出血が少ない
- 傷口が小さく、術後の痛みが少ない(図4 手術の傷)
- 術後の回復が早い
- 機能温存に優れる(立体画像と確実な操作が可能となり、前立腺摘除後の尿失禁の予防や一部の症例での勃起能温存の向上が見込まれます。)
- 合併症リスクの低下
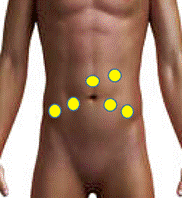
図4 ロボット支援前立腺全摘手術の創部
ロボット支援前立腺全摘除術・入院経過について
- 手術は全身麻酔で行い、術後の痛みを和らげるため背中から硬膜外麻酔用のチューブを入れることもあります。
- 図4に示すように臍周囲及び下腹部に6か所、直径1~2cmほどの皮膚切開を加えて、この部位にポートと呼ばれる筒状の器具を留置し、手術中に手術器具の出し入れを行います。
- 前立腺の摘出に加え、リンパ節転移の検索をするためにリンパ節を郭清(切除)することがあります。リンパ節を取るかどうかは手術前の病巣の広がり、前立腺特異抗原(PSA)の値、前立腺生検の際のがんの悪性度により決定します。
- 前立腺を摘出した後は、膀胱と尿道をつなぎ合わせることで尿路の再建を行います。
- 手術後は尿を取り出す管(尿道バルーンカテーテル)を尿道から膀胱内に留置し、膀胱と尿道をつないだ部分の周辺に管(ドレーン)を入れて皮膚から出しておきます。
- ドレーンは3日程度で抜去します。手術後6日目、レントゲン室において尿道バルーンカテーテルから造影検査を施行して、膀胱と尿道が漏れなく繋がっているかを確認し、漏れがなければ尿道バルーンカテーテルを抜きます。漏れがある場合にはもう1週間待って同様の検査を行います。
- 尿道バルーンカテーテルを抜いて数日間ほどで退院可能となります。すなわち入院期間は通常12日間となります。
おわりに
手術は全身麻酔で行い、術後の痛みを和らげるため背中から硬膜外麻酔用のチューブを入れることもあります。
高齢化社会の進行や食生活の変化を背景に、前立腺がん患者も増加の傾向にあります。2010年の国内の性別がん罹患率では胃がん、肺がん、大腸がんに続き、前立腺がんが男性第4位のがんでした。そして、2020年には肺がんに続き第2位のがんになることが予測されています。 ロボット支援前立腺全摘除術の導入により、手術に伴う安全性および生活の質(QOL)の改善のみならず、制がん性の点でも成績が向上し、患者様の利益に繋がることが期待されます。詳しくは、泌尿器科外来までお問い合わせください。ロボット手術センターのページはこちら